یکی از مشکلات مامان و باباها در این روزها باردار شدن است. ممکنه زوجی بعد از یکسال تلاش برای باردار شدن موفق نشوند و سرانجام به مراکز ناباروری مراجعه کنند. شاید اولین واژه ای که در این مراکز به گوششان میخورد، ای وی اف (IVF) است.
آی.وی.اف معمولا به عنوان اولین خط درمان و بهترین روش درمانی در انسداد دوطرفه لوله های تخمدان به کار میرود. ادامه مطلب، شما را بیشتر با این روش آشنا می کند.

ای وی اف چیست؟
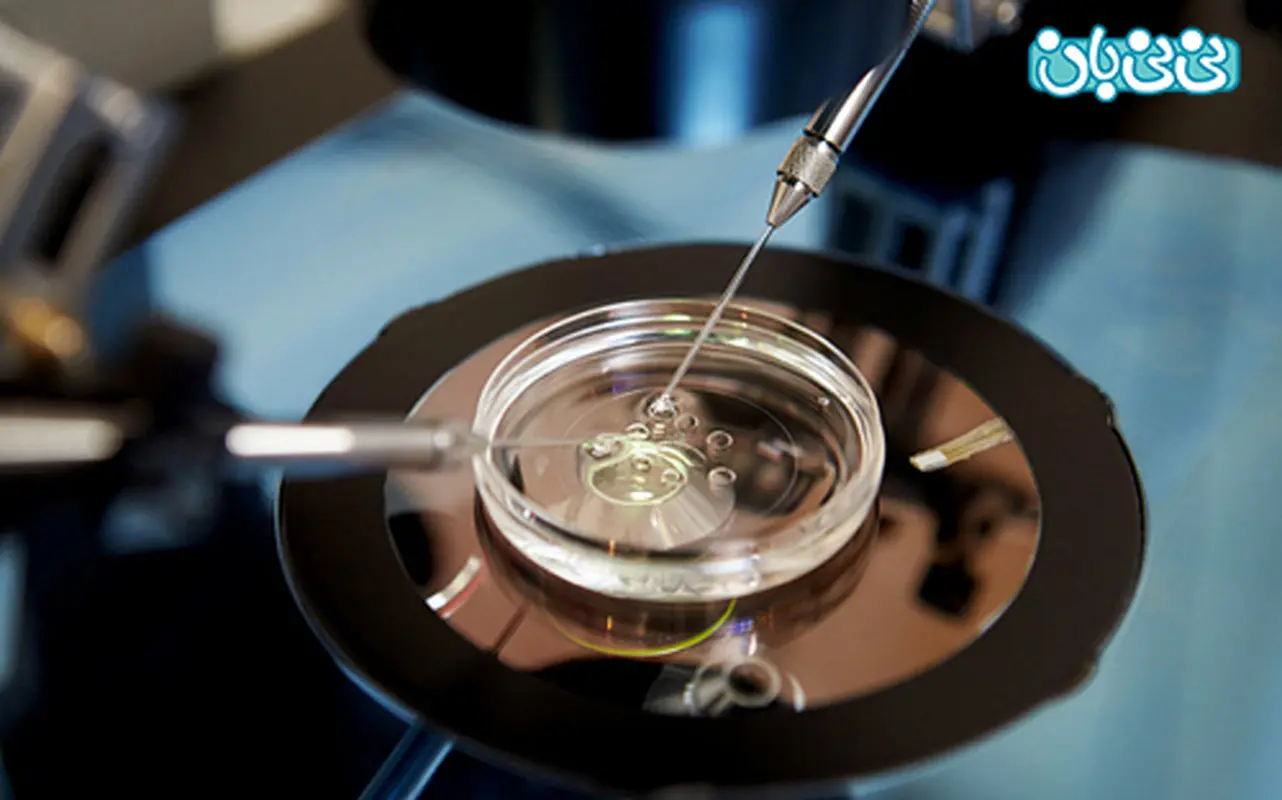
آی وی اف (لقاح آزمایشگاهی) نوعی تکنولوژی تولید مثل است. این تکنولوژی شامل بازیابی تخمک ها از تخمدان های زن و پرورش آنها با اسپرم است. این تخمک بارور به عنوان نطفه شناخته می شود. نطفه پس از آن برای ذخیره سازی فریز می شود و به رحم زن منتقل می شود. بسته به موقعیت شما، IVF می تواند از موارد زیر استفاده کند:
- تخمک شما و اسپرم همسر شما
- تخمک شما و اسپرم اهدا شده
- تخمک های اهدا شده و اسپرم همسر شما
- تخمک های اهدا شده و اسپرم اهدا شده
- نطفه های اهدا شده
پزشک همچنین می تواند نطفه را داخل یک حامل جایگزین یا حامل حاملگی بارور کند. به عنوان مثال خانمی دیگر که فرزند شما را حمل می کند
آی وی اف (لقاح آزمایشگاهی) نوعی تکنولوژی تولید مثل است. این تکنولوژی شامل بازیابی تخمک ها از تخمدان های زن و پرورش آنها با اسپرم است. این تخمک بارور به عنوان نطفه شناخته می شود. نطفه پس از آن برای ذخیره سازی فریز می شود و به رحم زن منتقل می شود. بسته به موقعیت شما، IVF می تواند از موارد زیر استفاده کند:
- تخمک شما و اسپرم همسر شما
- تخمک شما و اسپرم اهدا شده
- تخمک های اهدا شده و اسپرم همسر شما
- تخمک های اهدا شده و اسپرم اهدا شده
- نطفه های اهدا شده
پزشک همچنین می تواند نطفه را داخل یک حامل جایگزین یا حامل حاملگی بارور کند. به عنوان مثال خانمی دیگر که فرزند شما را حمل می کند
چرا آی وی اف انجام می شود؟
IVF به افرادی که دارای ناباروری هستند و می خواهند نوزاد داشته باشند کمک می کند. IVF گران و تهاجمی است، بنابراین زوج ها اغلب دیگر روش های باروری را امتحان می کنند. روش های دیگر شامل مصرف داروهای باروری یا تلقیح داخل رحمی می باشد. در طی این مراحل، پزشک اسپرم را مستقیما به رحم زن انتقال می دهد. مشکلات نازایی که منجر به استفاده از آی وی اف می شود عبارتند از:
- کاهش باروری در زنان بالای 40 سال
- لوله های فالوپی مسدود یا آسیب دیده
- کاهش عملکرد تخمدان
- آندومتریوز
- فیبروئید رحم
- ناباروری مردان ، مانند تعداد کم اسپرم و یا اختلالات در شکل اسپرم
- ناباروری بدون دلیل
- افراد مبتلا به اختلال ژنتیکی
- ناباروری غیرقابل توصیف
همچنین در صورتی که احتمال انتقال بیماری های ژنتیکی به فرزندان وجود داشته باشد، والدین از روش آی وی اف استفاده می کنند. آزمایشگاه پزشکی می تواند نطفه ها را برای ناهنجاری های ژنتیکی آزمایش کند. سپس یک پزشک فقط نطفه بدون نقص ژنتیکی را استفاده می کند.
Ivf چگونه انجام میشود؟
اگر شما تصمیم به انجام ivf گرفته اید، بهتر است با مراحل انجام آن آشنا شوید. قبل از اینکه درمان را شروع کنید، شما یک فرم رضایت نامه پر خواهید کرد. همچنین شما و همسرتان از نظر HIV، هپاتیت B، هپاتیت C و لنفوتروپیک-Cell T آزمایش خون میدهید.
زمانی که شما مراحل انجام ivf را می دانید با اطمینان بیشتر این کار را انجام خواهید داد. اگرچه هر کلینیک سیاست اجرایی خود را در انجام ivf دارد اما اصول و پایه کار همه آنها یکسان است.

مرحله اول در درمان ivf انجام سونوگرافی است. این سونوگرافی بی نهایت برای پروتکل درمان مهم است. به دکتر اجازه میدهد که وضعیت تخمدانها و تعداد فولیکول که تخمک را بارور میکند، بشناسند. همچنین میزان جریان خون شما را به تخمدانها می سنجد و وضعیت باروری شما مشخص خواهد شد. سلامت رحم برای لانه گزینی جنین چک میشود.
مرحله دوم: مانیتور سونوگرافی
در روز ۵ سیکل قاعدگی از شما ۳ تا ۴ سونوگرافی گرفته میشود. این سونوگرافی به پزشک اجازه میدهد که رشد فولیکول ها را چک کنید و ببنیند که اندومتریم ضخیم شده است یا نه. وقتی فولیکول شما رشد کرده و آماده تخمک گذاری میشودو آنها استروژن تولید میکنند. در این زمان شما دو تا آزمایش خون برای ارزیابی سطح استروژن بدن تجویز میکنند. وقتی جریان خون به سمت تخمدانها بالاست، احتمال تخمک گذاری تخمک با قدرت بالا زیاد میشود.
مرحله سوم: دوره قبل از درمان ivf
در یک دوره قبل از آغاز درمان پروسه ivf پزشک به شما قرص ضدبارداری می دهند. نگران نباشید. این قرص شانس شما را زیاد خواهد کرد. علاوه بر آن، این قرص ها کیست تخمدان و سندرم حساس شدن تخمدانها را کاهش میدهد. البته برخی پزشکان این موضوع را قبول ندارند.
شما باید تخمک گذاری را در طول این مدت تشخیص دهید و به پزشک خود اطلاع دهید. برای این کار با علائم تخمک گذاری آشنا شوید و یا از کیت تخمک گذاری استفاده کنید.
تعدادی از کلینیک های باروری، به بیماران آنتاگونیست GnRH یا آگونیست GnRH را بعد از رخ دادن تخمک گذاری می دهند. این داروها تزریقی هستند.با این دو دارو پزشک بر روی تخمک گذاری شما کنترل دارد.
اگر سیکل قاعدگی شما نرمال نیست، پزشک برای پریود شدن شما پروژسترون تجویز میکند. شما ممکن است 6 روز بعد از خوردن اولین قرص پروژسترون آنتاگونیست GnRH یا آگونیست GnRH را دریافت کنید.
مرحله چهارم: پریود شدن
درمان ivf با روز پریود شدن شما آغاز می شود. در روز دوم، شما آزمایش خون و یا سونوگرافی میدهید. این سونوگرافی ممکن است واژینال باشد که به منظور مشخص کردن سایز فولیکول ها و چک کردن کیست ها است. آزمابش خون نیز برای تعیین سطح استروژن و استرادیول انجام میشود.
مرحله پنجم: تحریک و کنترل تخمدانها
در این مرحله دارو های باروری شروع میشود. این داروها به تحریک تخمدان کمک میکند. بصورت تزریقی است و شما مجبور هستید هر کجا از یک تا 4 تزریق در هر روز برای 7 تا 10 روز انجام دهید.
با تزریق این داروها پزشک، رشد و تکامل تخمدانهای شما را کنترل میکند. هر دو روز یکبار برای رشد اووسیت و سطح استروژن آزمایش خون و سونوگرافی انجام میشود. وقتی فولیکول به سایز ۱۶ تا ۱۸ میلی متر رسید، شما هر روز پزشک را می بینید.
مرحله ششم: بالغ شدن اوسیت ها
در این مرحله اوسیت در فولیکول کاملا بالغ شده است. پس تخمک رشد و تکاملش را کامل کرده است. برای تحریک کرد رشد نهایی آن شما باید hcg دریافت کنید. زمان تزریق آن مهم است. اگر hcg را زود دریافت کنید، تخمک به اندازه کافی بالغ نمیشود. از سوی دیگر اگر خیلی دیر دریافت کنید، تخمک زیادی بالغ میشود.
معمولا تزریق hcg، زمانی است که حداقل 4 فولیکول در خمدانها به سایز 18 تا 20 میلی متر رسیده باشند و سطح استروژن بالای 2000 pg/ml باشد. دکتر ساعت دقیق تزریق را به شما می گوید.
مرحله هفتم: دریافت تخمک
بعد از 34 تا 36 ساعت بعد از تزریق hcg پزشک تخمک را ریافت میکند. شما بی هوش موضعی میشوید. پزشک از سونوگرافی واژینال استفاده میکند. اوسیت به آزمایشگاه جنین فرستاده میشود و در آنجا با اسپرم همسرتان بارور یشود. پزشک معمولا 8 تا 15 اوسیت را خارج میکند.
شما ممکن است لکه بینی روشن و گرفتگی عضلات را در پایین شکم بعد از این عمل داشته باشید. این علائم بعد از چند روز ناپدید میشود.
مرحله هشتم: باور شدن تخمک
در آزمایشگاه جنین، اوسیت کامل بلغ شده را بین ۱۲ تا ۲۴ ساعت بارور میکنند. مایع منی همسر در ظرفی نگه داری و اسپرم آن جدا میشود. سالم ترین اسپرم در حدود ۱۰۰۰۰ به داخل اوسیت فرستاده میشود. معمولا ۷۰ درصد اوسیت ها بارور میشوند.

بعد از باروری موفقیت آمیز، رویان به داخل رحم فرستاده میشود. این اتفاق ۳ تا ۵ روز بعد از دریافت اوسیت اتفاق می افتد. انتقال تخمک پروسه بدون درد است و نیاز به بیهوشی ندارد درحالیکه برخی گرفتگی را حس میکنند. معمولا ۲ تا ۵ رویان منتقل میشود.بعد از انتقال، شما حدود دو تا سه ساعت دراز می کشید و سپس به خانه می روید.
مرحله دهم: کنترل پروژسترون
روزی که تخمک دریافت میشود و قبل از انتقال رویان به داخل رحم، شما پروژسترون دریافت میکنید.
مرحله یازدهم: تست بارداری
۱۲ روز بعد از انتقال رویان، پزشک دستور تست بارداری میدهد، اگر تست مثبت باشد شما جشن میگیرید. شما تا چند هفته پروژسترون دریافت میکنید. شما از نظر بارداری خارج رحمی و سقط بررسی میشوید.
میزان سقط در طول درمان ivfبرای زنان زیر 35 سال،بسیار پایین است و در حدود 15 درصد است.میزان سقط زنان 40 ساله حدود 25 درصد و بعد از 42 سالگی به 35 درصد می رسد.

آی.وی.اف معمولا به عنوان اولین خط درمان و بهترین روش درمانی در انسداد دوطرفه لوله های تخمدان به کار میرود. این روش در شرایط دیگر نیز به کار میرود از جمله اندومتریوز، ناباروری به علت مشکلات گردن رحم، نازایی با علت مردانه،اختلالات تخمک گذاری و ناباروری با علت نامشخص. اگر مشکلات تخمک گذاری و یا مسدود بودن لوله های رحمی وجود دارد، یا اگر شوهر تعداد اسپرم کمی دارد و اگر سایر روشهای درمان نازایی ناموفق بوده است، میتوان ازآی.وی.اف کمک گرفت.آی.وی.اف معمولا به عنوان اولین خط درمان و بهترین روش درمانی در انسداد دوطرفه لولههای تخمدان به کار میرود. این روش در شرایط دیگر نیز بهکار میرود از جمله اندومتریوز، ناباروری به علت مشکلات گردن رحم، نازایی با علت مردانه،اختلالات تخمک گذاری و ناباروری با علت نامشخص. اگر مشکلات تخمک گذاری و یا مسدود بودن لوله های رحمی وجود دارد، یا اگر شوهر تعداد اسپرم کمی دارد و اگر سایر روشهای درمان نازایی ناموفق بوده است، میتوان از آی.وی.اف کمک گرفت.
طول درمان در آی.وی.اف
حدود ۴ تا ۶ هفته طول میکشد تا یک دوره آی.وی.اف کامل شود. باید چند هفته صبر کرد تا تخمک ها رسیده شود. حدود نصف روز طول میکشد تا تخمک و اسپرم گرفته و در آزمایشگاه تلقیح شود. ۲ تا ۵ روز دیگر هم باید صبر کرد تا جنین را به داخل رحم مادر وارد کنند، البته همان روز مادر مرخص شده و میتواند به منزل برود.پیامد آی.وی.اف به نوع مشکل نازایی زوجها و سن آنان بستگی دارد. معمولا خانم های جوانتر تخمک های سالمتری دارند و میزان موفقیت آی.وی.اف در آنها بیشتر است. به طور متوسط ۵۳ درصد شانس حامله شدن و ۹۲ درصد امکان زایمان سالم در هر دوره از درمان برای آنها وجود دارد. البته در مورد هر بیمار احتمال حاملگی قابل پیشبینی نیست چرا که به عوامل مختلفی چون: سن وسلامت دستگاه های تولید مثل در دو جنس بستگی دارد.
مزیت های آی.وی.اف
آی.وی.اف قدیمیترین روش کمک باروری است و به همین دلیل پژوهشهای متعددی برای افزایش سلامت این روش و کودکان حاصل از آن انجام شده است و تاکنون عارضهای در اثرآی.وی.اف بدست نیامده است.علاوه بر این، پژوهشهای اخیر۸( مطالعه بین سالهای ۹۸۹۱ تا ۹۹۹۱ )نشان میدهد که داروهای باروری میزان ابتلا به سرطان تخمدان را (حتی اگر بیش از یکسال مصرف شود) افزایش نمیدهد. در ضمن پژوهشگران در حال انجام مطالعاتی برای تکامل و بهبود آی.وی.اف در آینده هستند.
عوارض و معایب آی.وی.اف
بارور کردن تخمکها در خارج از بدن مادر نیاز به کار آزمایشگاهی گران قیمتی دارد.علاوه بر این از آنجائی که معمولا بیش از یک جنین در رحم کاشته میشود، معمولا شانس دو یا چند قلویی ۰۲ تا ۰۴ درصد افزایش مییابد البته پژوهشهایی در حال انجام است تا به روشی از چند قلویی درآی.وی.اف جلوگیری کنند.آی.وی.اف مانند بقیه روشهای کمک باروری، احتمال حاملگی خارج رحمی زیادی دارد. این حالت وقتی رخ میدهد که جنین به داخل لوله های رحمی یا محفظه شکم رفته و به جای رحم در آنجا لانه گزینی کند. در این صورت پزشک شما به وسیله دارو یا جراحی جنین را خارج میکند تا در حین رشد جنین آسیبی به بدن شما وارد نکند.زنانی که داروهای باروری دریافت میکنند گاهی دچار نشانگان بیش تحریکی تخمدان میشوند. اگر تخمدان خانمی بیش از حد تحریک شود، بزرگ شده و ایجاد ناراحتی میکند. افزایش وزن، احساس شناوری و پرشدن، تنفس کوتاه، سرگیجه، دردلگن، تهوع و استفراغ از علایم این حالت استبه طور معمول این حالت خود به خود یا با مراقبتهای دقیق پزشک شما برطرف میگردد. اما در موارد نادر ممکن است زندگی را به خطر افکند. عوامل خطرزا در ایجاد این عارضه عبارتند از: سنکم، کاهش توده بدن، سابقه عدم تخمک گذاری و حاملگی.مانند تمام مداخلات تهاجمی خطر خونریزی و عفونت نیز درآی.وی.اف وجود دارد.پژوهشهای جدید نشان میدهد، کودکانی که به کمک روشهای درمانی با تکنولوژی بالا مانند آی.وی.اف به دنیا می آیند اغلب وزن تولد کمی دارند. البته بیشترین میزان کمبود وزن تولد در اثر چند قلویی است.برخی معتقدند نقص عضو نوزادان حین استفاده از روشهای کمک باروری افزایش مییابد. البته عدهای از متخصصان این عارضه را مربوط به فاکتورهای دیگر در نازایی مثل سن میدانند. برای اثبات این یافته ها پژوهشهای بیشتری مورد نیاز است. اما واضح است که پیشرفت درمان ناباروری در آینده پزشک را قادر خواهد ساخت تا جنینهای ناسالم را قبل از انتقال به رحم مادر حذف کنند.
در نهایت در کنار این عوارض، مزیت مهم آی.وی.اف را در نظر داشته باشید که در درمان نازایی موفقترین نوع آن است که تا امروز در دسترس بیشتر قرار گرفته است.
آیا آی.وی.اف به تخمدان صدمه نخواهد زد؟
شواهدی مبنی بر تخریب تخمدان به دنبال لاپاروسکپی یا خارج کردن تخمک از تخمدان همراه با سونوگرافی در دست نیست. در عوض گزارش هایی نشان داده است که به دنبال بیوپسی تخمدان، در زوجهایی که مدت طولانی نازا بوده اند، حاملگی رخ داده است.آیا وجود بافت اسکار اطراف تخمدانها باعث میشود که نتوان تخمک را از تخمدان خارج کرد؟نه، به طور معمول. اما جراح باید بتواند برای ورود سوزن در محل مناسب برای خروج تخمک، به وسیله سونوگرافی یا روشهای جراحی، فولیکول را ببیند.
اگر قبل از خارج کردن تخمک، تخمک گذاری در تخمدان رخ دهد چه می شود؟
در این صورت امکان خارج کردن تخمک از تخمدان وجود نخواهد داشت و به همین علت است که در طول دوره آی.وی.اف تیم پزشکی با بررسی سطح خونی هورمونها به طور دقیق از تخمک گذاری زودرس جلوگیری میکنند.
آیا لکه بینی بعد از خارج کردن تخمک از تخمدان طبیعی است؟
بله، معمولا به دلیل زخمی که در نتیجه سوراخ کردن دیواره مهبل توسط سوزنی که فولیکول را خارج میکند، ایجاد میشود؛ لکه بینی بعد از خروج تخمک رخ میدهد. لکهبینی به صورت خون روشن از مهبل ۴۲تا ۸۴ ساعت پس از خروج تخمک رخ میدهد. اگر خونریزی به حدی باشد که بتواند نوار بهداشتی را آغشته به خون کند، باید فورا به پزشک مراجعه شود.
بعد از انتقال جنین چه مراقبت هایی لازم است؟
بهتر است در این مورد از پزشک سئوال شود اما معمولا مراقبتهای زیر توسط اکثر پزشکان توصیه میشود:
الف) پرهیز از مصرف سیگار، قهوه، الکل و داروها.
ب) خودداری از بلند کردن وسایل سنگین.
ج) اجتناب از کار سنگین خانه(حتی کار با جاروبرقی) و فعالیتهای شدید.
د) خودداری از فعالیتهای ورزشی چون شنا، اسبسواری و ائروبیک.
ه) استفاده نکردن از حمام آفتاب، سونای گرم، وان آب داغ و جکوزی.
و) خودداری از مقاربت جنسی و ارگاسم.
اگرآی.وی.اف ناموفق انجام گرفت با چه فاصله زمانی برای بار دوم قابل تکرار است؟
این امر به شخص بستگی دارد. اولین دلیل برای به تاخیر انداختن آن، ارائه فرصتی به بیمار برای بازگشت دوره ماهانه طبیعی است که حدود ۲ تا ۳ دوره ماهانه طول میکشد.
تا چندبار امکان تکرارآی.وی.اف برای هر زوج وجود دارد؟
تعداد مشخص و محدودیت خاصی وجود ندارد. این مسئله به تصمیم زوج و پزشک آنها بستگی دارد.
آیا در فاصله دو هفته ای که از شروع آی.وی.اف تا خارج کردن تخمک از تخمدان باقی است نزدیکی (مقاربت) اشکال دارد؟
پیشنهاد ما این است که مرد حداقل ۸۴ ساعت قبل از زمان خارج کردن سلولهای جنسی از انزال خودداری کند (اما نه بیش از ۵ تا ۶ روز)! این احتیاط سبب میشود که نمونه مایع منی گرفته شده برای آی.وی.اف، بیشترین تعداد اسپرم سالم و متحرک را داشته باشد.
چه مدت بعد از انجام آی.وی.اف می توان مقاربت جنسی داشت؟
با وجود اینکه زمان پرهیز از مقاربت جنسی برای پیشگیری از تخریب سلول جنینی تعیین نشده اغلب پزشکان حداقل ۲ تا ۳ هفته پرهیز از مقاربت را پیشنهاد میکنند. از نظر تئوریک، انقباضات رحم که به دنبال اوج لذت جنسی (ارگاسم) رخ میدهد، میتواند برای مراحل اول لانه گزینی جنین در رحم مزاحمت ایجاد کند. با این وجود نزدیکی در شب قبل از انتقال جنین توصیه میشود چرا که بعضی پزشکان معتقدند اینکار شانس حاملگی را افزایش میدهد.
چه زمانی بعد از انتقال جنین می توان بقیه فعالیت های روزانه را انجام داد؟
تیم آی.وی.اف توصیه میکنند حدود ۴۲ ساعت بعد از انتقال جنین به رحم، زن کاملا بیحرکت باقی بماند. از ورزشهای شدید مانند دویدن، اسب سواری و شناو … تا زمان تثبیت حاملگی باید خودداری کرد. اما انجام سایر فعالیتهای روزانه منعی ندارد.
آیا لکه بینی بعد از انتقال جنین و قبل از تست حاملگی طبیعی است؟
در ۲ هفتهای که بعد از انتقال جنین، مادر در انتظار رسیدن وقت تثبیت حاملگی است، لکه بینی میتواند به چند معنی باشد: اول اینکه جنین لانه گزینی کرده است. دوم اینکه یکی از جنینها لانه گزینی کرده در حالیکه دیگری جدا شده است. سوم اینکه زمان خونریزی ماهانه رسیده و مادر حامله نیست.همیشه و در هر سه حالت در هنگام لکه بینی باید به پزشک اطلاع داد. حتی زمانیکه لکه بینی شدید است، لازم است تست حاملگی انجام شود.
چه زمانی فرد متوجه می شود که باردار است؟
حاملگی با هیچگونه علامت خاصی از جمله تهوع، علایم مشابه عادت ماهانه و… ثابت نمیشود. بلکه باید تست حاملگی انجام گیرد. تست خون حدود ۳۱ روز بعد از آسپیراسیون و انتقال جنین و سونوگرافی ۰۳ تا ۰۴ روز بعد از آسپراسیون، حاملگی را اثبات میکند.
آیا احتمال چند قلویی درآی.وی.اف وجود دارد؟
بله، ۵۲ درصد حاملگیها به دنبال آی.وی.اف دوقلو هستند (به طور طبیعی در جامعه این مقدار یک هشتادم است) در مورد سه قلوها احتمال ۲تا۳درصد است.
چه تعداد جنین به رحم انتقال داده میشود؟
این سوِال سختی است که تصمیم گیری راجع به آن به مسایل زیادی بستگی دارد از جمله: سن، تعداد آی.وی.اف های انجام شده، درصد چندقلویی در مرکز پزشکی مورد نظر، … و در نهایت احساس فرد راجع به این تعداد. در بعضی کلینیکها اجازه انتقال بیش از ۳ جنین را نمیدهند چرا که در این صورت عوارض حاملگی زیاد و احتمال حاملگی سالم و تولد نوزاد کامل کمتر خواهد شد. اما بعضیها در مورد زنان بالای ۵۳ سال و آنهایی که آی.وی.اف های ناموفق زیادی داشتهاند؛ انتقال بیش از ۳ جنین را توصیه میکنند.
برای جنین های اضافی چه اتفاقی میافتد؟
جنینهای اضافی در صورت لزوم قابل فریز شدن هستند تا در دوره های بعدی آی.وی.اف (بعد از آی.وی.اف ناموفق) مورد استفاده قرار گیرند. البته سرنوشت بقیه جنینهای اضافی مسایل و مشکلات اخلاقی زیادی را در بین جامعه پزشکی برانگیخته است که در این مبحث نمیگنجد.





















نظر کاربران
سلام من ۷ روز پیش ای وی اف کردم و بدون دخول به ارگاسم رسیدم ایا مشکلی برای لانه گزینی پیش میاد؟ لطفا زود جواب بدین استرس دارم
پاسخ ها
سلام و ممنون از توجهتون
برای طرح سوال و گرفتن پاسخ فقط از لینک
زیر استفاده کنید
https://ninisoal.com/
منم میخام آی وی اف انجام بدم
پاسخ ها
سلام و ممنون از توجهتون
برای طرح سوال و گرفتن پاسخ فقط از لینک
زیر استفاده کنید
https://ask.niniban.com/
منوهمسرم تصمیم گرفته بودیم یافرزندخوانده بیاریم که شرایطش سخت بودویاعمل کاشت جنین انجام بدیم که هرینش درتوانمون نبودباهم نیت کردیم فقط به قصدطلب حاجت رفتیم زیارت امام رضااونجاباناامیدی بازدعاکردم هرچنددکتراگفتن بچه دارنمیشم باورتون نمیشه دوماه بعدمشهداومدن دیدم عادت ماهیانه نمیشم وازمایش دادم بارداربودجواب ازمایش بارداریموبه پزشکم نشون دادم اصلاباورش نمیشدوباحالت تعجب گفت خاص خدابوده وخداروشکریه دخترگل خدابهمون داد،میخوام بگم همیشه درهمه حال به خداامیدوارباشیدفقط خداست که میتونه معجزه کنه،ازخدامیخوام هرکس ارزوبچه داره بزودی دامنش سبزبشه